Im letzten Artikel haben wir einen Wirkstoff in einen Organismus geschickt und ihn auf seiner Reise in den Blutkreislauf begleitet. Du hast einen kleinen Eindruck davon bekommen, wie kompliziert es sein kann, einen Wirkstoff quer durch den Körper zu schicken, bis er an der richtigen Stelle die gewünschte Wirkung entfalten kann.
Was erwartet dich heute?
Wirkstoffe brauchen dafür immer einen geeigneten Transporter, der sie sicher und schnell zu ihrem Zielort befördern kann: eine passende Darreichungsform, etwa in Form einer Tablette, einer Spritze oder eines Zäpfchens oder…oder…
Man kann ja schlecht eine Messerspitze L-Thyroxin oder ein Teelöffelchen voll Paracetamol schlucken!
Die Darreichungsform muss einerseits für den jeweiligen Arzneistoff geeignet sein. Denn nicht für alle Substanzen ist jede Form passend: Insulin etwa kann nicht als Tablette geschluckt werden, weil es im Verdauungstrakt zerstört und somit unwirksam würde.
Die Darreichungsform muss aber natürlich auch für die Patientin oder den Patienten und deren jeweilige Situation anwendbar sein: Säuglinge können noch keine Tabletten schlucken. Bewusstlose Erwachsene, zum Beispiel während einer Operation, auch nicht. Der Säugling bekommt stattdessen Saft oder ein Zäpfchen, der bewusstlose Erwachsene eine Injektion oder Infusion.
Eine Darreichungsform (man kann auch „Arzneiform“ sagen) hat noch andere Funktionen:
- Sie beeinflusst die Lagerfähigkeit.
- Sie garantiert eine genaue Dosierung.
- Die Darreichungsform kann durch ihre Technologie sogar die Wirkungsdauer des Arzneistoffs beeinflussen.
- Und sie sorgt für eine einigermaßen bequeme Applikation.
Und hier sind wir auch schon beim nächsten Stichwort: APPLIKATION.
„Applikation“ kommt vom lateinischen Wort applicare, das bedeutet „zusammenfügen“. Es beschreibt die Art und Weise, wie ein Arzneimittel verabreicht wird und wie es mit unserem Organismus in Verbindung tritt. Und hier wird´s kompliziert! Denn gerade bei Arzneimitteln gilt eben nicht: Hauptsache, drin!
„Mein größtes Pflegegeheimnis: Ich mörsere Tabletten auch ohne Anordnung“
Pflegekraft (anonym) in einer Facebookgruppe
Ja, so hab´ ich auch geschaut. Macht das wirklich jemand, der Ahnung von seinem Fach hat?
Der Medizinische Dienst Bund veröffentlicht jedes Jahr eine Behandlungsfehler-Statistik (1). Die häufigsten Fehler im Arzneimittelbereich sind demnach Dosierungsfehler, dicht gefolgt von Fehlern bei der Applikation. Und offenbar passieren die gleichen Fehler immer wieder. Teilweise führten diese Fehler zu einem schwerwiegenden Schaden oder sogar zum Tod, indem etwa Chemotherapeutika falsch appliziert wurden oder einem Opioid-naiven Patienten (Patient, der zum ersten Mal ein Opioid erhält) eine zu hohe Dosis verabreicht wurde. Es kann also beim Verabreichen von Medikamenten jede Menge schief gehen. Die Bandbreite reicht von „Medikament wird unwirksam“ über „rufen wir mal lieber den Rettungsdienst“ bis eben zum tödlichen Ausgang.
Welche Bedeutung hast du als Pflegefachperson für die sichere Arzneimittelapplikation?
Tabletten verabreichen, Schmerzpflaster kleben, Augenarzneien tröpfeln, Insulinpatrone wechseln – Herausforderungen gibt es im Überfluss. Für die korrekte Applikation und damit das Gelingen der Therapie bist du als Pflegefachkraft verantwortlich! Das ist eine verantwortungsvolle Aufgabe und eine deiner Kernaufgaben. Du musst dich nicht nur genau an die ärztliche Verordnung halten (Durchführungsverantwortung), sondern diese auch fachlich korrekt umsetzen. Dafür gibt es Leitlinien, Standards und Empfehlungen.
Und ein wenig Auffrischung hat noch niemandem geschadet.
Was sind die wichtigsten Applikationsformen im Senioren- und Pflegeheim und im ambulanten Pflegedienst?
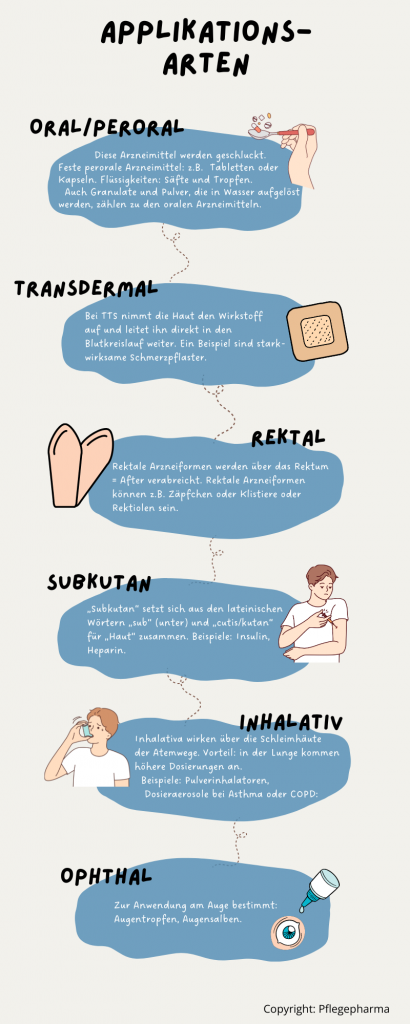
Diese Fehler passieren bei der Arzneimittelapplikation am häufigsten (dir auch?):
Tabletten:
Eine Untersuchung des Kölner Instituts für Gesundheitsökonomie und Klinische Epidemiologie aus dem Jahr 2007 (2) zeigte, dass in Alten- und Pflegeheimen innerhalb des Untersuchungszeitraumes von zwei Monaten bei der Hälfte der Bewohnerinnen und Bewohner mindestens ein Fehler bei der Medikation passierte. Solche Fehler waren zum Beispiel fehlende Medikamente, überzählige Medikamente, ein falscher Einnahmezeitpunkt, beschädigte Medikamente oder die falsche Dosierung.
Der mit Abstand häufigste Fehler war aber das inkorrekte Tablettenteilen!
- Das (unerlaubte) Teilen von magensaftresistent überzogenen Tabletten kann zur Unwirksamkeit führen.
- Das (unerlaubte) Teilen von Retardtabletten kann im schlimmsten Fall zu einer Vergiftung führen.
Wirkstoffpflaster (TTS), z.B. Fentanylpflaster
- Ein weiteres Pflaster wird aufgeklebt, ohne das „alte“ zu entfernen. Fentanylpflaster etwa enthalten nach 72 Stunden noch etwa 70 Prozent der Wirkstoffgehaltes!
- Fieber wird nicht beachtet: Eine Körpertemperatur von über 39° C (z.B. bei einem Infekt) kann die Opiataufnahme verdreifachen (3)!
Rektale Arzneiformen (Zäpfchen und Klistiere)
- Zäpfchen, die lokal wirken sollen (z.B. bei Hämorrhoidalleiden) werden zu weit eingeführt.
- Zum leichteren Einführen von Zäpfchen werden Cremes oder Salben benutzt. Hier besteht die Gefahr, dass der Wirkstoff im Darm nicht ausreichend freigesetzt werden kann.
- Klistiere werden nicht zusammengedrückt aus dem Anus gezogen. So kann ein Teil des Arzneimittels wieder in das Klistier zurückgezogen werden (4).
Subkutane Applikation
- Ungeeignete Nadellänge und damit Gefahr der intramuskulären Injektion (Hypoglykämiegefahr bei Insulin!).
- Hautfalte wird zu stark zusammengedrückt, so dass das Medikament nicht ausreichend resorbiert werden kann und an der Einstichstelle wieder austritt (Dosis zu gering).
- Nadel wird nicht lange genug im Gewebe gelassen (Arzneimittel tritt aus, Dosis zu gering) (5).
Inhalative Applikation
- Die Anwendung von Inhalatoren ist oft etwas tricky. Atemzuggesteuerte Pulverinhalatoren erfordern eine gewissen Kraft, über die manch ältere Person schlicht nicht mehr verfügt. Die Methode ist für die Patientin bzw. den Patienten dann ungeeignet.
- Nach der Inhalation eines Gucocorticoids erfolgt nicht die notwendige Mundhygiene und das Risiko einer Pilzinfektion steigt (6).
Ophthale Applikation
- Auge wird versehentlich mit der Tropferspitze berührt (Infektions- und Verletzungsgefahr).
Welche Herausforderungen hast du mit dem Thema Medikamente in deinem Pflegealltag? Ich freue mich über einen Kommentar oder eine E-Mail!
Danke, dass du dich um die Arzneimitteltherapiesicherheit deiner Bewohnerinnen, Bewohner, Patientinnen und Patienten kümmerst ❤️.
Christine
Quellen:
1 www.medizinischerdienst.de/aktuelles-presse/meldungen/artikel/behandlungsfehlerbegutachtung-2022
(2) Lauterbach KW, Lüngen M, Gerber A, Kohaupt I, Büscher G. Quantifizierung der Fehlwurfrate beim Stellen fester oraler Darreichungsformen in drei Pflegeheimen. Köln: Institut für Gesundheitsökonomie; 2007
(3) https://www.coliquio.de/wissen/praxismanagement-100/Zu-banal-100
(4) https://www.deutsche-apotheker-zeitung.de/news/artikel/2023/08/03/reaktale-arzneiformen-was-apotheker-wissen-sollten
(5) https://www.pharmazeutische-zeitung.de/ausgabe-502007/wie-man-haeufige-anwendungsfehler-vermeidet/
(6) Schmid, B. (2020). Arzneimittel für Pflegeberufe (11. Auflage). WVG


